はじめに
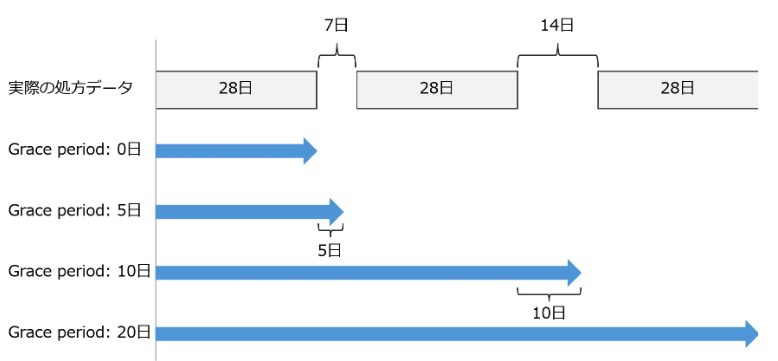
前回記事(データベース研究における治療継続の考え方:Grace periodとStock-piling)では、処方日数が明確に記録されている内服薬を例に挙げ、治療継続の定義について紹介しました1。しかし、レセプトデータでは点眼薬や注射薬などが「本数」や「キット数」で記録されるため、内服薬のように処方日数を直接計算できないという課題があります。
そこで本記事では、処方日数が不明な薬剤について、治療継続期間を定義するための4つのアプローチを整理します。点眼薬、注射薬、外用薬、吸入薬といった剤形ごとに、実際の研究で用いられた事例を交えながら、これらの方法の実践的な活用例をご紹介します。
処方日数が不明な薬剤で治療継続を定義する4つの方法
① 処方日からn日以上処方が観察されなかったら中止とする方法
処方日から一定の期間(例:90日)が過ぎても処方が観察されない場合、治療を中止したとみなす方法です。
メリット
- ほぼ全ての薬剤に適用でき、データ要件が少ない
- 解析上、簡便に適用できる
デメリット
- 実際の服薬状況を反映しにくく、正確性に欠ける
- 期間を広めに条件を設定すると治療日数を過大に見積もる傾向にある
② 1単位(本やキット等)あたりn日分に相当すると仮定して治療期間を推定する方法
薬剤の標準的用法を基準に、処方量を日数へ換算する方法になります。例えば、点眼薬1本を30日分として換算します。
メリット
- 標準的な用法が遵守されている場合、概ね正確な日数が推定できる
デメリット
- 標準用法から逸脱した場合、正確性に欠ける
- 単位量あたりの日数の換算根拠が不明瞭な治療には適応が困難である
③ 処方日からn日間を治療期間とする方法(処方量に依存しない)
処方日から一定日数を治療期間とみなし、処方間隔に基づいて継続性を定義する方法です。
メリット
- 投与間隔が明確な治療に適しており、実臨床のスケジュールを反映できる
- 標準的な投与間隔に従っている場合、概ね正確な日数が推定できる
デメリット
- 投与間隔が一定の治療でないと適用は困難である
- 投与間隔の延長/短縮などによって標準用法から逸脱した場合、正確性に欠ける
④ Daily Defined Dose (DDD) を使用して治療日数を推定する方法
WHOが定義する「1日あたりの標準用量」を基準に処方量を日数換算する方法です。
メリット
- 国際的に標準化された指標に基づくため、研究間の比較が容易である
- 客観性に優れる
デメリット
- 用量の増減に対応できないため、日数を誤評価するリスクがある
- 一部の薬剤にDDDが設定されていない場合がある
※DDDはNorwegian Institute of Public Healthから検索が可能です。
薬剤タイプ別の実践的アプローチ
処方日数が不明な薬剤について、治療継続期間を定義するための4つの基本的なアプローチを紹介しました。点眼薬、注射薬、外用薬、吸入薬といった剤形は、レセプトデータ上では本数のみのデータしかなく、治療日数のデータがありません。そのため、ずれかの方法を用いて治療継続を定義する必要があります。ここでは実際の研究を例に、剤形別の活用法を紹介します。
点眼薬
点眼薬は「本数」で処方されますが、実際の使用日数は、片目のみの使用か両目か、1日の点眼回数、1回あたりの滴下数によって大きく変動します。特に緑内障など、片目から治療を開始し、後に両目の治療へ移行するケースも少なくありません。
この課題に対し、「1本あたりn日分に相当すると仮定して日数を推定する方法」を用いた研究があります2。この研究では、緑内障治療における点眼薬の治療継続期間を評価する際に、下記の定義を設定しています。
… if the dosage was “7.5” and the period was “1” in a claim, this was converted to “2.5 mL (approved bottle) × 3 bottles” prescribed for 3 months, since one bottle (2.5 mL for once-daily formulations or 5 mL twice-or-more-daily formulations) is sufficient for application to one eye for >30 days but corresponds to 30 days dispensed.
つまり、「投与量:7.5、期間:1」という請求があった場合に、1本を30日分として換算し、「2.5mLの点眼瓶×3本=3か月分」と変換しています。その根拠を、1瓶(2.5mL製剤を1日1回点眼、または5mL製剤を1日2回以上点眼)が片目の使用で30日以上に相当する、としています。完璧な日数計算を目指すのではなく、臨床的に妥当な仮定を複数組み合わせることで、実態に近い推定を目指すアプローチを選択しています。
また、
In Japan, the recommended use by period of an opened bottle of eye drop is generally 4 weeks.
と1本を30日分とすることの妥当性に言及しています。
さらに、点眼薬の治療は片方の目だけの治療とは限らず、両目の治療をうけている可能性も考慮する必要があります。この研究では、
In addition, if one prescription consisted of ≥7 bottles, the patient was considered as receiving treatment for both eyes.
と1回の処方が7瓶以上の場合、両目の治療を受けていると定義しています。「処方本数が多い場合は両目治療」という仮定を追加することで、大きな推定誤差を生む要因に対処しています。
注射薬
注射薬は「キット」や「シリンジ」で処方され、疾患や薬剤の種類によって投与間隔が週1回、2週間に1回、月1回、3か月に1回など多岐にわたります。
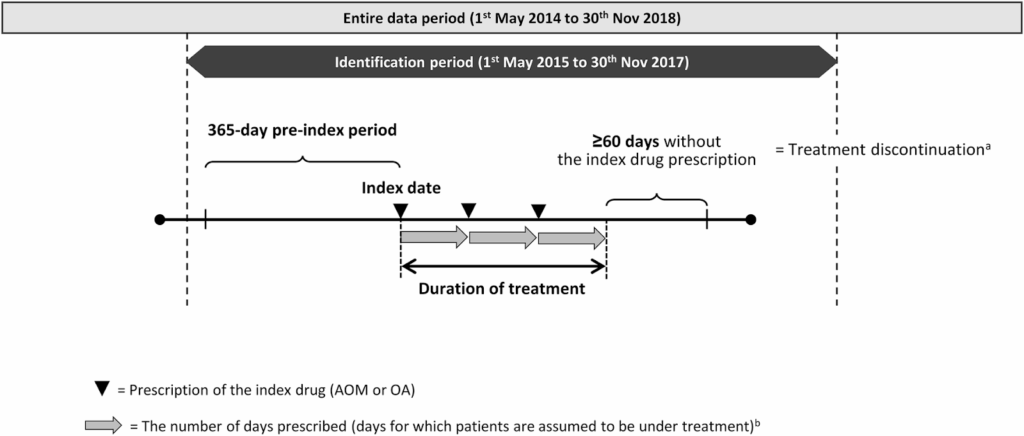
ある研究では「処方日からn日間を治療期間とする方法」と「n日以上処方が観察されなかったら中止とする方法」を用いて注射薬を定義しています3。このでは、統合失調症治療における月1回投与製剤の治療期間を評価する際に、下記の定義を設定しています。
… patients were assumed to have been on medication for 28 days per prescription.
つまり、処方日から28日間は曝露が継続していると定義しています。この研究のアプローチの根底にあるのは、「定期的な注射スケジュールが守られているか」を評価するという考え方です。
その上で、次回の処方までに一定の猶予期間(Grace Period)を設けることで、通院の遅れといった実臨床で起こりうるズレを許容し、より現実的な治療継続性を評価しようとしています。
Discontinuation was defined as at least 60 days absence of subsequent prescriptions following the last day of the days prescribed.
と処方日+28日+60日の間に処方が確認されなかった場合を治療終了と定義しています。このときの治療継続期間は
Treatment persistence was defined as the number of days from index date to the last day of the days prescribed by the latest prescription before discontinuation
と「初回処方日(index date)から最終処方日+28日」と定義しています。
また、注射薬の治療継続の定義について、「Daily Defined Dose (DDD) を使用して治療日数を推定する方法」を用いている研究もあります4。この研究では、乾癬性関節炎治療における生物学的製剤の治療期間を評価する際に、下記の定義を設定しています。
Days of supply were calculated based on the daily defined doses (DDD) as reported by the World Health Organization…
例えば、「アダリムマブBS皮下注40mgシリンジ0.8mL」が1本処方された場合、
アダリムマブのDDDが2.9であることから、この処方は「40/2.9=13.8日分」に相当するという計算をします。アダリムマブ40mgは2週間隔で投与される製剤であるため、概ね近い日数になっていることがわかります。また、研究独自のルールを設定するよりも、標準化された手法を用いることで、他の研究との結果比較を容易にし、研究の透明性を高めることを目的としています。しかし、80mg製剤を2週間隔で治療している場合でも、27.6日分に相当するとみなしてしまう点に注意が必要です。
外用薬
外用薬(塗り薬)は「1本」や「10g」といった単位で処方されます。その使用量は塗布する範囲(例えば、顔の一部だけか、背中全体か)や使用頻度によって患者ごとに大きく異なります。
この課題に対して、「処方日からn日間を治療期間とする方法(処方量に依存しない)」と「n日以上処方が観察されなかったら中止とする方法」を用いている研究の一例を紹介します5。この研究では、乾癬治療における治療薬の治療推移を調査しており,外用剤の治療期間を評価する際に、下記の定義を設定しています。
For topical drugs, it was assumed that each prescription was used for 30 d; if refills were prescribed, another 30 d’ treatment duration was applied for each refill.
つまり、各処方を処方量に関係なく30日分としています。正確な消費日数の推定は不可能であると判断し、代わりに「定期的な処方」に着目しています。また、
A treatment gap occurred when patients did not refill an existing drug prescription or obtain a new prescription within at least 45 d.
と、45日以内に追加処方がない場合は治療中断と定義しています(この研究では治療推移を評価しており、次治療への切り替えの評価も行うという観点から「中止」ではなく「中断」としています)。
吸入薬
吸入薬は、定期的に使用する長期管理薬と発作時にのみ使用する発作治療薬があり、特に後者は使用頻度の予測が困難です。
この課題に対して、「n日以上処方が観察されなかったら中止とする方法」を用いている研究の一例を紹介します6。この研究では、慢性閉塞性肺疾患治療における吸入薬の治療継続を評価する際に、下記の定義を設定しています。
NP* was defined as a treatment gap of >90 days.
* (NP: non-persistence)
と90日以上処方が観察されなかった場合を継続終了と定義しています。この研究では、日々の微細な使用状況を追うのではなく、「長期間、薬剤の供給が途絶えているか否か」というマクロな視点で継続性を評価することを選択しています。90日という長い期間を設定したのは、処方タイミングのばらつきや、手元に予備がある状況などを考慮しても、「この期間処方がなければ、もはや継続的に治療しているとは言えないだろう」という臨床的な判断から設定していると想像できます。またこの仮説が正しいかを評価するために、この研究では上記の条件を180日にした感度分析も実施しています。
さいごに
処方日数が不明な薬剤の治療継続を定義する万能な方法は存在しません。薬剤の特性(剤形、投与間隔、用法用量など)や対象患者、研究の目的に応じて最適な定義を検討し、複数の定義で感度分析を行うことが極めて重要です。
治療継続の定義等についてお困りの際は、ぜひ一度データックへご相談ください(ご相談・お問い合わせはこちら)。
参考文献
- データベース研究における治療継続の考え方:Grace periodとStock-piling
- Shirai C, Matsuoka N, Nakazawa T. Adherence and Persistence with First-Line Therapy and Compliance with Glaucoma Guidelines Using Japanese Health Care/Pharmacy Claims Database. J Ocul Pharmacol Ther. 2021 Jan-Feb;37(1):35-44. doi: 10.1089/jop.2020.0096. Epub 2020 Dec 23. PMID: 33370214; PMCID: PMC8045955.
- Iwata N, Inagaki A, Sano H, Niidome K, Kojima Y, Yamada S. Treatment Persistence Between Long-Acting Injectable Versus Orally Administered Aripiprazole Among Patients with Schizophrenia in a Real-World Clinical Setting in Japan. Adv Ther. 2020 Jul;37(7):3324-3336. doi: 10.1007/s12325-020-01396-w. Epub 2020 Jun 4. PMID: 32500455; PMCID: PMC7314731.
- Sewerin P, Borchert K, Meise D, Schneider M, Mahlich J. Real-World Treatment Persistence with Biologic Disease-Modifying Antirheumatic Drugs Among German Patients with Psoriatic Arthritis-A Retrospective Database Study. Rheumatol Ther. 2021 Mar;8(1):483-497. doi: 10.1007/s40744-021-00286-z. Epub 2021 Feb 21. PMID: 33611778; PMCID: PMC7991063.
- Wu JJ, Lu M, Veverka KA, Smulders M, Papademetriou E, Yu J, Feldman SR. The journey for US psoriasis patients prescribed a topical: a retrospective database evaluation of patient progression to oral and/or biologic treatment. J Dermatolog Treat. 2019 Aug;30(5):446-453. doi: 10.1080/09546634.2018.1529386. Epub 2018 Dec 17. PMID: 30554541.
- Mueller S, Wilke T, Bechtel B, Punekar YS, Mitzner K, Virchow JC. Non-persistence and non-adherence to long-acting COPD medication therapy: A retrospective cohort study based on a large German claims dataset. Respir Med. 2017 Jan;122:1-11. doi: 10.1016/j.rmed.2016.11.008. Epub 2016 Nov 4. PMID: 27993284.